 ���в�ѧ
���в�ѧ
���в�ѧ���ܲ�����÷����Զ�ž�������ŷ�Ǵ�½�����������ܲ����緢���ں�ʱ�εأ��ֽ��Ӳ�֤��Gonorrhoeaһ��Ϊ��Ԫ������ϣ������ҽѧ��Galon�����������Ϊ�羫��
�ܲ����ҹ�Ҳ�ӿ�֤���緢���ں�ʱ���й��ܲ���������������ڡ���ʮ������������Ԫǰ2��3���ͣ����Ƶ��ھ������ʡ�����������ƪ�����С����ײ���Ϊ�ļ��ء��������ҽѧ�ҳ�Ԫ�����������ġ��Դ���ۡ�һ���С����ܺ�������ʯ�ܡ����ܡ����ܡ����ܡ����ܡ�Ѫ�ܡ����ܵȣ��Ժ�����ҽ���л��ж����ܲ����ƣ�������ָ���ܲ�����ΪС�������������������������������ִ���ν���ܲ������൱�����еġ����ܡ������������и�״����ִ��ܲ���֢״���ƣ����������������ܲ��������۹��ȶ���������ҽ���ܲ���ϰ��Ϊ���ǡ�
�����������Ωһ����Ȼ������������֢״���ܲ����߾��д�Ⱦ�ԣ���֢״�ܲ����ر�����֢״��Ů���ܲ�����Ҳ���д�Ⱦ�ԡ�
1.��ȾԴ �����ܲ����ߺ������Я���ߡ�
2.����;��
(1)�ԽӴ����������¼������档
�������Խ���ʽ���������Խ���ʽ���µĸ�Ⱦ��Ϊ�������ݱ��棬���ܲ������У���Ů1���Խ��ĸ�Ⱦ��Ϊ22%��35%������Ů���ܲ��������ϵ��ֱ���Խ�����Ⱦ�ġ�
���쳣�Խ���ʽ����ͬ������Ⱥ��������������Ϊ��̬�ߣ�����ͨ���������������ؽ�������-��ֳ�����쳣�Խ���ʽ��Ⱦ�Է���
(2)��ӽӴ�����Ⱦ�Ļ����С���������·��档
��һ���ԽӴ������ߵĴ������������Ⱦ�¿㡢���졢�������ߡ�ԡ�衢ë�����ر�������ʽ��������ͰȦ�����輰��ֽ����Ʒ���ɾ���Щ��Ʒ��Ⱦ���ˡ�
��ҽԴ�ԽӴ�����鲡���ù�����е��Ϊ����ע�������ͷ�ȿɱ��������Ⱦ�����������϶��ٴ�ʹ��ʱ���ɴ�Ⱦ���ˡ�
(3)��ֱ�������������ڸ�Ⱦ��������Ⱦ�����������и�Ⱦ��
3.��Σ��Ⱥ
(1)������Ϊ��һ����Ϊ������������Ŀ���࣬���Է��ݳ̶����ߣ����Խ�Ƶ�����ӣ���Ⱦ��Σ����Ҳ���ӡ�
(2)��Ⱥ���ԵIJ��죺Ů�Խ�������������
�������Ⱦ������������Եĺ���������ɳ�ʱ�����������֮�ʡ�
4.Ӱ�����еļ������� �ܲ���Ӧע�ⲻ�ϳ��ֵ���ҩ�����Ӱ�졣����������Ŵ��ͱ�������ԣ����ϳ�����ҩ���ꡣ��ʹ�ܲ��������ѶȲ������ӣ�������������
5.����״�� 20����90����Ժ�����AIDS�Ĺ㷺������ּ�ڿ�����֢״��
�������Ⱦ����Ŀ��óɹ����ܲ��ķ��������½���1995�꣬����������ܲ�����40������
1997�꣬�й��ڵر�����ܲ��귢����Ϊ18.15/10��ռSTD��48.61%����ҩ����������������Ҳ�������ӣ���������ù�غ��ͻ���ɳ�ǵľ��ꡣ
 ��������
��������
�������ƣ�
1.��������
(1)����Ƥ�����������������״��Ƥ��������Ƥ���ر����������Ů�������Ů�Թ���������״��Ƥ��������Ƥ���������������Ϯ����������״�Ѻ�Ů������Ϊ�����ƽ��Ƥ���ǣ�����ֿ�����ǿ��һ�㲻���ַ�������֢���ᣬ�ʳ��긾Ů�ܾ����������ټ�����Ů���������ĤΪ��״��Ƥ�����������Ⱦ��Ƥ�����ױ�
�������Ⱦ��������ԭ���������Ƥ����Ⱦ�����������������������ԣ�Ȭ����ɷ����ٸ�Ⱦ��
(2)𤸽���������ë�ϵ���������������Ĥϸ����Ӧ��λ��ϣ�����Ĥ���ע�ɽ鵼𤸽���̣��������ͷ�IgAl�ֽ�ø������ϸ�����ų����á����������������Ƥϸ��Ѹ���͡������е����ȡ������š���ˮ�ṹ���Լ��ص�Ҳ�ɴٽ�𤸽���̡�
(3)�������Ⱦ���������������Ƥϸ������ë������Ĥ����Iת����ϸ��Ĥ�ڣ�Ȼ���������ϸ�����ɶ�����ϸ���ڡ��������ë�������ھ����ϣ���Ѹ�����е������ܡ������ܵ��Һ����ʱ��ֹ���������ǻ�����ڹ�������״��Ƥϸ���ڷ�ֳ�²��������һ������ϸ�����Ϳ�ʼ��ֳ����������Ƥϸ����ϸ���ܽ���ͷ���������Ĥ�¼�϶�������Ĥ�²�ĸ�Ⱦ��
(4)�����γɣ�����������Ĥ�²�������ֳ��Լ��36h�ڷ�ֳһ����ͨ�����ڶ���֬���ǡ������IgM��Эͬ���ã��γ���֢��Ӧ��ʹ�Ĥ���ס�ͬʱ�����ڰ�ϸ���ľۼ�����������Ƥϸ���Ļ��������䣬������ŧҺ����������ѿ��ڴ�������Ϊ���ء�
(5)���Ӳ�ɢ��
�������Ⱦ����ɵ���֢����������ֳ�����Ӳ�ɢ�������Կ���չ��ǰ���١������١��侫�ܺ�غ����Ů�Կ����ӵ��ӹ������ѹܺ���ǻ������ʱ������ɽ���ѪҺ��ȫ��������֯���ٲ�ɢ�����²�ɢ�Ը�Ⱦ��
2.��ҩ����
(1)��ҩ��������ͣ���ĿǰΪֹ��������4����ҩ����������ꡣ
��PPNG���꣺Ϊ��ϸ���������鵼������ù�ؾ��ꡣ���������ѷ������ͬ�����͵�PPNG���ꡣ
��CMRNG���꣺����ϸ��Ⱦɫ��鵼����ҩ���ꡣ����ҩ�㷺��������ù�ء��Ļ��ء�ͷ�߾��ء���ù�غʹ��ù�صȡ�
��TRNG���꣺Ϊ��ϸ�������鵼�����Ļ��ؾ��ꡣ
���ͷ��ŵͪ���꣺����ϸ��Ⱦɫ��鵼����ҩ���꣬��ҩ�װ�������ɳ�ǡ������������ɳ��(�����)�ȡ�
(2)��ҩ���������ԭ��
��PPNG���꣺�þ������һ��Ⱦɫ�����Ŵ����ʣ���������ϵ����Ѫ������õĿ���ø�������������Ŵ������������ʹ������Я����ҩ�ԵĻ���R����ͻ�䣬�Ӷ����в�����-������ø�����롣��ø���ѽ���ù�صĦ�-����������ʹ��ʧȥ�������á�
��CMRNG���꣺�����Ⱦɫ���е������Ŵ�λ�㶼�ɷ�������ͻ�䣬�Ӷ��ı���ҩ������λ�㣬������ҩ�ԵIJ�����
��TRNG���꣺����ҩԭ��ľ���ϸ���в������
���ͷ��ŵͪ���꣺�漰�����Ⱦɫ���������Ŵ�λ��Ļ���ͻ�䣬��ͬλ�������ͻ�������ҩ�ij̶Ⱥͷ�ʽ���ѱ�����3����ҩ���ƣ�gyrA��������DNA��תøA�ǵ�λ����ͻ�䣻parC��������DNA�����칹ø������ͻ�䣻ϸ����ҩ���ۻ������١�
(3)��ʹ�������ҩ�����أ�
�ٿ����ؼ������㣺ʹ��������ڴ��������Ƽ����������£��վñ��������ù�������ҩ�ԡ�
�����ÿ����ؽ���Ԥ������֤��������ʹ����ù������ѧԤ�������״ٽ���ù����ҩ����IJ�����
�ۿ����ض�������ƣ������ض�������Ƹ���������ѡ������ŵͪ����ҩ�����ߵ���������ꡣ
���ͣ���ǰ���ɽ��ܲ���Ϊ���������ͱ𡣢ٵ������ܲ���A.�����ܲ���a.�����ܾ���
�������b.�����ܾ���
�������B.Ů���ܲ���a.�����ܾ���
����������ס�b.�����ܾ���
����������ס�c.�������ܲ���d.��Ů�ܾ������������ס����кϲ�֢���ܲ���A.�����ܲ��ĺϲ�֢��a.�ܾ���
ǰ�������;������ס�b.�ܾ��Ը�غ������������ס�c.�ܾ���Ƥ
��ͷ����d.����
��������������ס��ܰ��ס��ܰͽ�����Ƥ��ŧ�ס�B.Ů���ܲ�����ϲ�֢��a.�ܾ���
ǰͥ��������b.�ܾ�����������ס�c.�ܾ��Ը����ס�d.�ܾ�����ǻ���Լ�������������ֳ�������ܲ���A.�ܾ������ס�B.�ܾ������ס�C.�ܾ���ֱ���ס�D.�ܾ��Ը����ס��ܲ�ɢ���ܲ���A.�ܾ���Ƥ�ס�B.�ܾ��Թؽ��ס���Ĥ�������ס�C.�ܾ�������Ĥ�ס�
��Ĥ����
��Ѫ֢�����ܲ����ۺ�����
 �ٴ�����
�ٴ�����
�ٴ����֣�
1.�������ܲ� ���ϲ�֢���ܲ����ߡ�
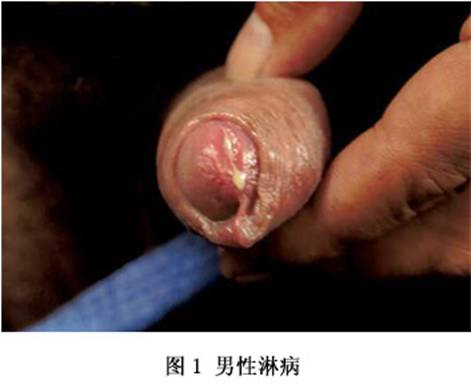
(1)�����ܲ�(ͼ1)��
A.DZ���ڣ�һ��Ϊ2��10�죬ƽ��2��5�졣
B.�ٴ���������ʼ����������������ⷭ������ʱ
��ʹ������Ƶ��������������Һ�Է����3��4�������Ĥ��Ƥ�������������Ի�������������ŧ�Է��������ʱ��ʹ����ͷ����Ƥ��������������пɼ���˿��ѪҺ������ʱ����ڿɽ�ŧ�衣�����������������壬ʹ�ٹܱ����������������������ٷ�������֢״����1��2�ܣ���֢���ᣬ���������Կ�DZ��һЩ����������Կɷ�������ϡ���Ľ�Һ��ŧ�Է�����������������ţ���Ϊ�����ڡ����������Կɼ�����˿��������֢�������������ƣ�4��6�ܺ������Ĥ�γɶ�Ȭ����
C.ȫ��֢״�������ز��ȵ�ȫ��֢״���緢�ȡ�ʳ�������ʡ�
ͷʹ�ȡ��������˷ܡ�
ʧ���������������쳣���𣬲��д�ʹ�����Ƽ����˷ܹ��ȿ�ʹ֢״�Ӿ硣
D.ת�飺����ǰ����ܲ��粻���������ƣ���������˶������ơ��Խ��������������������أ���֢���������ӣ��������ܾ��Ժ�
�������ԭ�ѻ������֢�ָ����磬����ʹ���������ѣ���Ƶ�������٣�����������ʱ��������Ѫ���Ρ������߿�����������������ա���6��8�ܺ�����֢�����л��⡣��������ٺ����Ѽ���ʹ�����DZ���������Ʋ�����δ�����ƣ����̼�תΪ���ԡ�
������Ҫ������������ټ���������������У�������IJ�һ�¡�һ���������֢״��������ֿ������ͣ������ƣ�͡����ơ��Խ�ʱ�����ֳ���
�����֢״�����ϼ�������֢�ᣬ����������ٶ�ϡ�������ڳ������������ŧ��𤸽���������ڡ���������ָѹ�����������ɼ�������ϡ��ŧҺ����������ʱ������������ȡ���ʹ�����������ʻ�������ȸС���������ǰ���ٴ���ѹʹ��
����������ڴ�����֢���������ά��֯�������γ��ۣ�ǰ����γɶദ��ʱ��ʹ�����ﲻ��ͨ���ų�����֢����������ǰ���ټ��������ӣ�����
ǰ��������
������������������غ���ӣ�����غ�ס���������ʱ����г��������Ժ�������ܾ�����ˣ���
�������
ǰ��������Ϊǰ
������Ĵ�ȾԴ������ǰ���ٺ;��ҵķ��������˺�����������ϴ̼��������ʹ�䲻������������Ӱ���ٹ����������������Ӱ�죬��ʹ�ܲ�����Ǩ�ӣ���������������Ϊ��Ҫ�Ĵ�ȾԴ��
(2)Ů���ܲ���
DZ���ڣ�Ů������϶̣���
�����������Ϊ�ᡣ��Ⱦ��ʼ֢״������֢״��һ�㾭2��3���DZ���ں����������ȷ��ף��Ծ�����������ʱ��ʹ����̳���
������������ס���������ס�
ǰͥ��������ֱ���ȣ������Թ����������
�ܾ���
���������������ף�70%��Ů���ܲ����ߴ��������Ⱦ������ں��ס���ѹʹ������ָ������ǰ��ѹ�����ʱ���ɴ������������ٿ��ڴ�����ŧ�Է��������Ƶ������ʹ��������ټ���ͬʱ���֣������ڿ��γ�ŧ�ף��в���������ŧҺ�������粻���ƣ����º���γɲ϶���СӲ�ᣬѹʹ���ԣ����̿���ŧҺ�����������ٳ�Ϊ�����DZ�ص����ڡ�
�ܾ��Թ����ף�����������
�����ͬʱ���֡���Ҫ����Ϊ����ŧ�Է�������״����ɼ������ڳ�Ѫ����ŧ�Է������������Ϊŧ���������ォ������������������Ʋ����ף���תΪ
���Թ��������������и�Ⱦ��10%��17%�IJ��˿ɷ�����ǻ�ס������ס��������ѹ��ס����ѹ��ѳ�ŧ����ǻ��Ĥ�ȡ���֢״��һ��
������ǻ����ͬ��
�������ܾ���
����������ף������ܲ���δ������ƿ�תΪ���ԡ�����Ϊ�¸��͡����ᱳʹ���״��϶�ȡ�Ů�������ܲ��ٴ�֢״��Ȼ����������������������ɳ���DZ����������١�ǰͥ���ٻ��ӹ���������Ժ�����������Ϊ��Ҫ��ȾԴ�����⣬�����ﲻ�ϴ̼�ʹ�Ĥ�������գ����շ�
����ʪ����
���������ܲ��������ٴ�֢״�����ܲ����и�����ʱ���ɾ�����������Ⱦ̥�����ر���̥λ��
����¶ʱ���ױ���Ⱦ�������ܾ��������ס������ס�
���������������ף��ɷ���
̥Ĥ��������Ĥǻ��Ⱦ��
���������
��Ѫ֢���ӹ���Ĥ�ȣ�Ҳ����̥�������ٻ�����������������
��������Ѫ֢�ȡ�
����Ů�ܾ������������ף��������������ܺ��ף�����ŧ�Է�����϶࣬��������ʹ���ֲ��̼�֢״�����á�
2.�кϲ�֢���ܲ� ����������ֳϵ�ϲ�֢���ܲ����ߡ�
(1)�����ܲ��ĺϲ�֢��
���ܾ���
ǰ�������;������ף��羫�����ۣ���Һ�пɻ���ѪҺ������
ǰ������ʱ����������ʹ��ֱ��ָ��ǰ�����״���ʹ���������״�
���ܾ��Ը�غ������������ף���غ��ʹ���״�ʹ���������������ʱ���������ɴ����״����壬���߸в��ʻ��ʹ������
���Ը�غ��ʱ�����Һ��ס���ʹ����غ��ʹ���������֡�
���ܾ���Ƥ
��ͷ����ŧ�Է�����Ĵ̼��������ͷ�Ͱ�Ƥ��֢��
������
��������������ס��ܰ��ס��ܰͽ�����Ƥ��ŧ�ף�ǰ��������Ѽ���������ַ�����Ϊ����
���������Щ�����类���������γ��������ף��������Ѻ���γ������Χ���ס�������ٻ������Χ��֢�����������������ӣ��������ܰ��ס������˫�ู�ɹ��ܰͽ��ס�����ϵ������İ�Ƥ��Ҳ�ɱ��ۼ����γ�ŧ�ס�
(2)Ů���ܲ�����ϲ�֢��
���ܾ���
ǰͥ��������ǰͥ���ٿ��ڴ����ס�����ͻ����������ѹʹ��ŧ�Է�����������ٹܿڱ�ŧ�Է����������������й���γ�ǰͥ����ŧ�ף���������ʹ���ж�ʱ�����ѣ��ɰ鷢�ȡ�ȫ�����ʵ�֢״��
���ܾ�����������ף���ѹ������ٴ���ŧ�Է������������������
���ܾ��Ը����ף�����������϶�ʱ�����������ܺͻ���������֢��
���ܾ�����ǻ���Լ���(gonococcal pelvic inflammatory disease��GPID)�������������ѹ��ס��ӹ���Ĥ�ס��̷������ѹ��ѳ�ŧ�ס���ǻ��Ĥ����ǻŧ�ȡ�10%��15%���ܾ����ӹ���Ĥ�����и�Ⱦ�������ܾ�����ǻ�ס����ѹ��ס��ѳ��ס������������ס����������ѹ���������ˮ�����С������ѳ�ճ�����ɵ������ѹ��ѳ�ŧ�ף�һ��ŧ�����ѿ�����ŧ�Ը�Ĥ�ס�66%��77%����ǻ������¾�����Ҫ�����������举Ů������֢״Ϊ˫���¸���ʹ��һ����أ����ȡ�ȫ�����ʣ�����ǰ���к�ս������ʳ������
���ĺ�Ż�������߶����¾��ӳ�����������Ѫ��ŧ�״�����ȡ�
3.������ֳ�������ܲ�
(1)�ܾ�������(ͼ2)��������������ͳ��ˣ���Ĥ��Ѫ��ˮ�ף���ŧ�Է���������߿��½�Ĥ�����ʧ�����������ڷ���ͨ������ʱ�����ܲ��Խ�Ĥ�ף��ڳ�����1��14�췢��������Ϊ˫�������Ժ��ף���ŧ�Է������������δ��ʱ���ƣ����ۼ���Ĥ���γɽ�Ĥ����ͽ�Ĥ
�װ�������ʧ����
(2)�ܾ������ף�����֢״����֢״�߿ɱ���Ϊ�ʺ������ס�ˮ�塢ŧ���ŧ�Է����
(3)�ܾ���ֱ���ף������ܲ�����ֱ����Ⱦ����5%��50%��Ů�Ի��߶������ԡ�10%������֢״����Ϊ�������������ƸУ��ű���ʹ���ų��Һ��ŧ�Է����ֱ����Ѫ��ˮ�ס�ŧ�Է�������á�С������϶��Ů��ֱ���ܲ����ٴ�����������ֱ���ܲ���ͬ��
(4)�ܾ��Ը�����(Fitz-Hugh/Curtis�ۺ���)��ͻ�������ϸ���ʹ���鷢�ȡ�
���ĺ�Ż�������ϸ�����ѹʹ��
4.��ɢ���ܲ� ����ɢ��
�������Ⱦ(disseminated gonococcal infection��DGI)��ռ�ܲ����ߵ�0.2%��1.9%��
(1)ȫ��֢״�����жȷ��ȣ����¶���39�����£��ɰ鷦����ʳ���½�������֢״��
(2)�ܾ���Ƥ�ף�����Ϊֱ��2��5mmԲ�κ�ߡ��������ˮ�壬�ܿ���ŧ�壬��Χ�к��Σ������Ѫ����������衣ż������Ժ�ߡ�
ݡ��������κ����Ƥ�𡣷ֲ������ɡ���֫�����Ų�����������ͷ�沿��4��5�����ˣ��������ۡ�
(3)�ܾ��Թؽ��ס���Ĥ�������ף����ۼ�ϥ���ס��⡢��ͼ�ؽڡ� 2/3����Ϊ�����Բ��Գ��Թؽ��ף�Լ1/4����Ϊ���ؽ�ʹ���ؽ���ʱ�ؽں졢�ס���Һ���ŧ������������ƻ��ؽ�ǿֱ�����黬Ĥ�������ס�
(4)�ܾ�������Ĥ�ס�
��Ĥ����
��Ѫ֢������Ĥ����Ҫ�ۼ�������������ꡣż���ۼ���Ĥ������Ĥ���������κ����١�
5.�ܲ����ۺ���(postgonorrhea syndrome��PGS) ָ�ܲ����ƺ�ʵ���Ҽ�����Զ�����ijЩ֢״�������ߡ���
���������
ǰ��������֢״�����¸�ʹ����������������ʹ����֫������
ͷʹ��ͷ�Ρ�
ʧ�����������˺�
�����������ܲ������л��⣬�������ٷ����������վã��������ѣ�ʧȥ�������ģ�������
��˥�����Խ�ʱ�����ʧ�������й��
 ����
����
���ƣ�
1.����ԭ�� ���ܲ���Ӧ��ѭ����ԭ��������ơ�
(1)����ȷ���ʱ���ƣ����ȣ�������Ӧ����ȷ����ϣ���ȷ��ǰ��Ӧ�������ơ���Σ�ȷ���Ӧ�������ɵ��������ƣ���Ī��ʧ������
(2)��ȷ�ٴ����ͣ��ж��Ƿ�Ϊ�����ͣ����кϲ�֢�ͣ���ɢ�͡��ٴ����Ͷ���ȷ��ָ�����Ƽ�����Ҫ��
(3)��ȷ������ҩ����ȷ�Ƿ�����ù�أ����Ļ��صȣ���Ҳ��������ȷ��ָ�����ơ�
(4)��ȷ�Ƿ�ϲ���ԭ���֧ԭ���Ⱦ�����ϲ���ԭ���֧ԭ���Ⱦʱ��Ӧ�ⶩ���ϻ��Ʒ����������ơ�
(5)��ȷ������������ȫ�����ƣ�Ӧѡ�������������е�ҩ��������ƣ���������ҩ�����飬����������-������ø�ⶨ��ҩ��Ҫ���㣬�Ƴ�Ҫ���棬��ҩ����Ҫ��ȷ��Ӧѡ�������Ч�ķ���ȫ�����ơ�
(6)�ϸ���Ч���ٹ۲죺Ӧ���ϸ������������������Ч���ˡ�ֻ�дﵽ�����������ж�ΪȬ�����Է�������������Ӧ��ֶ��ڸ��飬�۲��㹻����һ��ʱ�ڡ�
(7)ͬʱ��顢���������£����߷�������˫��Ӧͬʱ���ܼ������ơ�
2.һ���Ʒ�
(1)�Ը��룺��ֹ�����
(2)��Ϣ�����и��ȣ����غϲ�֢��STD����Ҫ�ʵ���Ϣ����ҪʱӦ�Դ���Ϣ��
(3)ά��ˮ������ʣ���ˮ������ı�����ƽ�⣬������ǣ��ߵ�����ʳ��
3.ȫ���Ʒ�
(1)����ҩ������ۺ���Ӧ֤�������ܲ���ҩ��ܶ࣬��Ӧ�Ը�Ч����ȫ�ͼ۸�����Ϊԭ�����ѡ��
����ù���ࣺͨ���ƻ����ںϳɶ���ɱ�����á�����ҩ���������Ʒ�����ù��ø�������(PPNG)������ܲ����DZ����ġ����Ʒ�����Ȼ����������ǰ����ҩ�����飬������Ϊ�����Ʒ��Dz��ʵ��ģ���PPNG����������ʴ���5%ʱ����Ӧ������ù�������ƣ���Ӧѡ�������Ƽ����ӷ�
��������Ŀ���Ǽ�����ù���������ų�������������
Ѫ������ϣ����Ѫ��ˮƽ���ӳ���˥�ڣ��Գ�ַ����俹�����á�
�ڦ�-������ø���Ƽ���PPNG�������ù�غ�һЩͷ�߾�����ҩ��ԭ����Ҫ�Dz����˦�-������ø���¡������
��ù�����ǿ������Ժ����Ļ�����뺬��-���������Ŀ���������Ӧ��ʱ��ͨ������-������ø�����������������ƻ���������PPNG��������������Է�PPNG��������������������á�
�۰�����߰��Ͱ�����״�Ǵ��ࣺ��Ҫ����Ϊ���ƾ��嵰�ϳɡ��������ƶ���ù����ҩ������Ļ��ߡ�ǰһ�ೣ������
���ù��(gentamycin)��
����ù��(kanamycin)��
������(����
����ù��)�� ��������(�һ�����ù��)����һ��ҩ����Ҫ�Ǵ��ù��(�ܱ���)������PPNG����ͷ�PPNG��������ĵ������ܲ��������ʸߴ�98%���ϣ����кϲ�֢���ܲ�Ҳ�м��ѵ���Ч�����ң���ҩ����ù�غ�ͷ�߾��������������ҩ�ԣ�ʹ�ð�ȫ���������ܲ������ҩ��֮һ��
Ŀǰ����һЩ�����ѳ������ʹ��ù�ص���������ꡣ�任����Ʒ trospectomycin�Ŀ����ϴ��ù�ؿ�������Gram���Ծ������Ծ�������������ԭ�壬���ң�������֯��Ũ�ȸ��ߣ���˥�ڸ�������˶��ܲ�Ч�����ã�������ԭ����������нϺõ���Ч��
��ͷ�߾����ࣺ�����ƻ����ں����ƾ��嵰�ϳɵ����á���Ҳ���ں���-���������Ŀ����أ������ǶԦ�-������ø�Ƚ��ȶ���ʮ���ȶ�����ˣ���PPNG�����Ⱦɫ��鵼����ҩ�������µ��ܲ���������Ч��ȡ����ù���ࡣ���ù����ҩ����ij���ʹ���dz�Ϊ�����Դ���Ʒ��
���õ�ͷ�߾�����
ͷ������(cefazolin)��
ͷ������(cefoxitin)��ͷ����(������)��
ͷ�����(cefotaxime)��
ͷ����ͪ(
�ȷ��)��ͷ�����(�汣����)��ͷ�����(������)�� ͷ������(ͷ�����)��������ͷ������(ͷ�����)��ͷ�������Ч�ϼѡ�
����ͷ��(
����ͷù��)���Լ�Һ��Ũ�Ⱥܸߣ������������ܾ�����Ĥ�ס�
�ݷ��ŵͪ�ࣺͨ������D
NA��תø�����ƾ���D
NA�����ϳɡ������ܲ����õ��Ƽ���ŵ��ɳ��(������)����ŵɳ��(�����)�� ����ɳ��(�����)�ͻ���ɳ��(����������)�ȡ������������У����Ƕ�PPNG����ͷ�PPNG����������õĿ������á��ݱ��棬ŵ��ɳ��(������)�Ե������ܲ���������Ϊ97%����ŵɳ��(�����)������ɳ��(�����)�ͻ���ɳ��(����������)�����ܲ���Ч���ܺã�����ԭ���ȾҲ��һ������Ч��
���꣬����һ����ҩ����ɳ��(�������)�������������㣬Ѫ���˥�ڳ���ÿ��ڷ�1�μ��ɡ�
���Ļ����ࣺͨ�����ƾ��嵰������ϳɶ��������á����ܲ�Ҳ�нϺõ���Ч��������Ϊһ����ҩ�����õ����Ļ���(tetracycline)����������(ǿ��ù��)�� ��ŵ����(����ù��)�ȡ�
�ߴ������ࣺ���ƾ��嵰������ϳɡ�����Ϊһ����ҩ����Ҫ�����Ļ���������Ʒ���������棬����ù��(azithromycin)������1.0g���ϲ�֢�ܲ���������Ϊ96.4%����ͬʱ�ϲ���ԭ���Ⱦ��������Ϊ100%��
��
��ù���ࣺ���ƾ��嵰������ϳɡ����ü���ù��(����)������2.5g�����ϲ�֢�ܲ���������Ϊ93%��
���ֿ�ù���ࣺ��������֯Ũ�ȸߣ��Ͷ�����ȫ��������������Ч�����ÿ���ù��(�Ƚ�ù��)������ǻ�ס�
������ù���ࣺ��Gram���Ժ����Ծ������þ���ǿ���Ҷ����˾�����������ԭ���Ⱦ��Ч������ҩ��������ƽ(rifampin)��������(rifamdin)�ȡ�
(2)�������ܲ������ƣ�
�����о����¼��Ե������ܲ���
A.�統��������ù�ؾ������У����������������ù�����У�������³������ù��480��640��U��ÿ���2�μ���ע�䣻��
��Ī����(
�ǰ�����ù��)3.0g��1�οڷ�����
��������(������ù��)3.5g��1�οڷ�������ù��G 480��U��������ע��ÿ��1�Σ���3�졣���Ͼ��ڵ�һ��ͬʱ�ڷ�
������1.0g�������ö�������(ǿ��ù��)����ŵ����(����ù��)0.1g���ڷ���ÿ��2�Σ���7�졣
B.����ù�ع����߿����Ļ���0.5g���ڷ���ÿ��4�Σ���7�죬�и���8�����¶�ͯ���ã����������(ǿ��ù��)����ŵ����(����ù��)0.1g���ڷ���ÿ��2�Σ���7�죬�и����ã����ù��0.5g���ڷ���ÿ��4�Σ���7�졣
����ҩ�����¼��Ե������ܲ���
A.���ù��2.0g��1�μ���ע�䣬��Ҫʱ������4.0g��
B.��������2.25g��1�οڷ�����1.5g��3.0g��1�μ���ע�䡣��ͬʱ�ڷ�
������1.0g��
C.�Դ��ù�ز������߿���
ͷ������2.0g��1�μ���ע�䣻��ͷ����1.5 g��1�μ���ע�䣻��
ͷ�����1.0g��1�μ���ע�䣻��ͷ������(ͷ�����)0.25g��1�μ���ע�䡣���Ͼ�ͬʱ�ڷ�
������1.0g��
D.������ҩ�ﲻ���л�����ߣ�����ŵ��ɳ��(������)0.4g���ڷ���ÿ��2�Σ�����2��3�죻����ŵɳ��(�����)������ɳ��(�����)0.2g��0.4g���ڷ���ÿ��2�Σ�����2��3�죻��ɳ��(����������)0.5g���ڷ���ÿ��2�Σ�����2��3�졣����ҩ���и�����ͯ���Ρ������ܲ��������û���á�
����ҩ�����ƺ��ö�������(ǿ��ù��)����ŵ����(����ù��)0.1g���ڷ���ÿ��2�Σ���7�졣
�����Ե������ܲ���
A.��³������ù��480��U�������μ���ע�䣬����3�죬��ŵ��ɳ��(������)0.2g���ڷ���ÿ��4�Σ�����7�졣
B.��ù��G 800��U��������ע��ÿ��1�Σ���ŵ��ɳ��(������)0.2g���ڷ���ÿ��4�Σ�ͬʱ��
�ǰ��ׇf��(
SMZ) 1.0g���ڷ���ÿ��2�Σ�����7�졣
C.���ù��2.0g������ע�䣬ÿ��2�Σ�����2��3�졣
D.ͷ������(ͷ�����)��
ͷ�����1.0g������ע�䣬ÿ��1�Σ�����2��3�졣ͬʱ�ڷ�
������1.0g��
E.��ŵɳ��(�����)0.2g���ڷ���ÿ��3�Σ���7��10�죻������ɳ��(�����)0.2��0.4g���ڷ���ÿ��2�Σ���7��10�죻��ɳ��(����������)0.25g���ڷ���ÿ��3�Σ���7��10�졣
F.��������(�һ�����ù��)0.1g������ע�䣬ÿ��2�Σ�����5��7�졣
G.����ƽ0.6g���ڷ���ÿ�� 1�Σ���
����ù��0.5g������ע�䣬ÿ��2�Σ�����7�졣
����ҩ�����ƺ��ö�������(ǿ��ù��)����ŵ����(����ù��)0.1g���ڷ���ÿ��2�Σ���10��14�졣
���и����������ܲ���
A.�и��ܲ���
��������(������ù��)3.5g���ڷ�����
��Ī����(
�ǰ�����ù��)3.0g���ڷ�������³������ù��480��U������ע�䣻��ͷ������(ͷ�����)0.25g������ע�䣻��
ͷ�����1.0g������ע�䡣���Ͼ�ͬʱ�ڷ�
������1.0g������ù��4.0g������ע�䡣���������ú�ù��0.5g���ڷ���ÿ��4�Σ���7�졣�����Ļ��ء�
B.�������ܲ�������������������³������ù��10��U/kg������ע�����ע�䣻�Ե���������������³������ù�� 5��U/kg������ע�����ע�䡣��ĸ��Ϊ��ҩ�����Ⱦ��������ҲҪ��Ӧ��ҩ��
C.��Ů�ܾ������������ף���ù��G 10��U/(kg��d)������ע�䣬ͬʱ�ڷ�
������25 mg/kg������ù��40mg/kg������ע�䡣����ҩ�����ͬʱ�ڷ���ϩ�Ʒ�0.5mg��1.0mg��ÿ��1�Ρ�
(3)�кϲ�֢���ܲ������ƣ�
����֢��
A.��³������ù�� 480��U������ע�䣻��
ͷ������2.0g������ע�䣻��
��������(������ù��)3.5g���ڷ�����
��Ī����(
�ǰ�����ù��)3.0g���ڷ������Ͼ�ͬʱ�ڷ�
������1.0g������ö�������(ǿ��ù��)����ŵ����(����ù��)0.1g���ڷ���ÿ��2�Σ���14��21�죻���Ļ���0.5g���ڷ���ÿ��4�Σ���14��21�졣
B.
��������(������ù��)��
��Ī����(
�ǰ�����ù��)�����Ļ���0.5g���ڷ���ÿ��4�Σ���14��21�죻����ŵ����(����ù��)0.1g���ڷ���ÿ��2�Σ���14��21�졣
C.ͷ������(ͷ�����)0.25��0.5g������ע�䣬ÿ��1�Σ�����10�죻��
ͷ�����1.0g������ע�䣬ÿ��1�Σ�����10�죻����ù��2.0g������ע�䣬ÿ��2�Σ�����10�죻������ɳ��(�����)0.2��0.4g���ڷ���ÿ��2�Σ���7��10�죻��ɳ��(����������)0.25g���ڷ���ÿ��3�Σ���7��10�졣����ö�������(ǿ��ù��)����ŵ����(����ù��)0.1g���ڷ���ÿ��2�Σ���14��21�졣
����֢��ָ��ϲ���������������������ǻŧ�ף��и������³���38�棻��������48hʧ���ߡ�
A.��ù��G 1000��2000��U��������ע��ÿ��1�Σ���
ͷ������2.0g������ע�䣬ÿ��4�Ρ���ת�����
��������(������ù��)0.5g������ע�䣬ÿ��4�Σ�����10�졣
B.�Ļ���0.5g������ע�䣬ÿ��4�Ρ���ת���Ϊ0.5g���ڷ���ÿ��4�Σ�����10�졣
���������ö�������(ǿ��ù��)����ŵ����(����ù��)0.1g���ڷ���ÿ��2�Σ���14��21�졣
�ۼ���֢��ָ���������ҷ������������ж�֢״����ǻŧ���ϲ���������Ⱦ�ߡ�
����
ͷ������2.0g������ע�䣬ÿ��4�Σ�����14�죻����ù��G 2000��U��������ע��ÿ��1�Σ�����14�졣���Ͼ�ͬʱ��
���ù��1.5��2.0mg/kg��������ע����ע�䣬ÿ8Сʱ1�Σ������ù��(�Ƚ�ù��)0.6g������ע�䣬ÿ��4�Σ��������(metronidazole)2.0g������ע�䣬ÿ��1�Ρ����Ͼ�Ӧ�ڲ�����ƺ���������48h��Ȼ����ÿ���ù��(ǿ��ù��)����ŵ����(����ù��)0.1g���ڷ���ÿ��2�Σ���10��14�졣
(4)������ֳ�����ܲ������ƣ�
�پ������ף�
A.�������ܾ������ף�������ù�����У�ˮ����ù��G 10��U/(kg��d)����4�ξ�����ע������7�졣��Ϊ��ҩ�����Ⱦ��ͷ������(ͷ�����)25��50mg/(kg��d)��������ע����ע�䣬����7�죻��
ͷ�����25mg/(kg��d)������ע�����ע�䣬����7�죻����ù��40mg/(kg��d)������ע�䣬ÿ��1�Σ�����7�졣
B.�����ܾ������ף�ͬ���Ե������ܲ������ơ���Ϊ��ù�����о����Ⱦ������ˮ����ù��G 1000��U��������ע��ÿ��1�Σ�����5�졣��Ϊ��ҩ�����Ⱦ������ͷ������(ͷ�����)1.0g������ע�䣬ÿ��1�Σ�����5�죻��
ͷ�����1.0g������ע�䣬ÿ��2�Σ�����5�죻����ù��2.0g������ע�䣬ÿ��1�Σ�����5�졣
���ܾ������ף�ͷ������(ͷ�����)0.25g������ע�䣬ÿ��1�Σ�����2��3�죻����³������ù�� 480��U������ע�䣬ÿ��1�Σ�����2��3�죻��ŵ��ɳ��(������)0.8g���ڷ���ÿ��1�Σ���2��3�죻������ɳ��(�����)0.2g���ڷ���ÿ��2�Σ���2��3�죻��
�ǰ��ׇf��/�������(
������ŵ��)2Ƭ���ڷ���ÿ��3�Σ���7�졣
���ܾ���ֱ���ף�ͷ������(ͷ�����)0.25g������ע�䣬ÿ��1�Σ�����2��3�죻����ù��2.0g������ע�䣬ÿ��1�Σ�����2��3�죻��ŵ��ɳ��(������)0.8g���ڷ���ÿ��1�Σ���2��3�죻������ɳ��(�����)0.2g���ڷ���ÿ��2�Σ���2��3�죻��ɳ��(����������)0.25g���ڷ���ÿ��2�Σ���2��3�졣
(5)��ɢ���ܲ������ƣ�
����ϵ��ҩ�����Ⱦ����ͷ������(ͷ�����)1.0g��������ע��ÿ��2�Σ���
ͷ������2.0g��������ע��ÿ��4�Σ���
ͷ�����1.0g������ע�䣬ÿ��3�Ρ�������5��7������ü�����Ϊ����ע�䣬ÿ��1�Σ�����7�졣����ù��2.0g������ע�䣬ÿ��2�Σ�����3�죬ͬʱ������ɳ��(�����)0.2g���ڷ���ÿ��2�Σ�����5��7�졣
��ϵ����Ĥ�ף�ͷ������(ͷ�����)��
ͷ�����ÿ�ξ�����ע��Ӧ����2.0g����3��4�ܡ���Ϊ��Ĥ�ף�Ӧѡ��ͨ��Ѫ�����ϵ�����ɳ��(�����)��ɳ��(����������)������Ӧ�ʵ��Ӵ�����2��3�ܣ���
����ͷ��(
����ͷù��)1��2g/d������ע�������ע����2��3�ܡ�
(6)PGS�����ƣ�PGSָ�ܲ����ƺ�ʵ���Ҽ�����Զ�����ijЩ֢״�������ߡ�Ӧ���������ԭ��ȡ��Ӧ�Ĵ�����ʩ��
�ٸ�Ⱦ��ԭ���ݼ����IJ�ԭ�弰��ҩ����������Ľ����ѡ�����еĿ�ϸ������ԭ�塢֧ԭ�塢�������������
��ĸ��ҩ���ϵ��ԭ���Ⱦ��Ӧ���Ļ��������ƣ���ϵL��������д棬Ӧѡ��ͷ�߾��ء����ŵͪ���׳��ù���࣬ͬʱӦ����ǿ�������߹��ܵ�ҩ���������ػ��-�����ص����������ƣ���ϵ��״�˾����˾���ר�������������������������ë�γ�ȣ�Ӧѡ��������Ե�ҩ��������ơ�����ù�ض����������ԭ�弰֧ԭ�嶼�нϺõ���Ч����νһ������
�ڷǸ�Ⱦ��ԭ�����������顢����������ȷ�䲡��Ļ����ϣ�����ͬ������������ƴ������Ի�е��������ѧ�Դ̼������ߣ�ֻҪֹͣ�̼����ɣ����������������������ǰ������ǰ����ʹ����������忹��ҩ����������ڡ���������(����ʹ)�ȿ�ʹ75%�IJ���֢״���ƣ���-��������������ҩ��
�������ȿ�ʹ�������ƣ�����ǰ��������Һ����������ǰ����ʹ��������10mg��ÿ��3�Σ���1��2�ܣ���ƽ�����⾷��
��ͪ����(
������)Ҳ�ɼ����������¸����ʡ��������ϰ��ߣ����ĵؽ���������ѯ����ʹ���ٻ��߲���ҩ���������ֲ��˿�������谲ο�������������խ��Ӧ���������ҽ��������
(7)�ܲ��ϲ�����STD�����ƣ��ܲ����ϲ�����STD����÷����NGU���Ժϲ���÷���Ļ��ߣ�Ӧ����÷��������÷���������ܲ�Ҳ��֮Ȭ�����������ܲ���֢״��������ܲ����ơ��Ժϲ�NGU�IJ�����Ӧ�����ܲ�������NGU��Ҳ����ͬʱ���������ּ����������ϻ��ơ����ϲ�ë�γ棬�������������ԭ���Ⱦʱ����Ӧ�������ܲ���ͬʱ���������Ӧ�Ĵ�����
4.�ֲ��Ʒ� �ֲ��Ʒ�����Ϊ�����Ʒ�������ʩ������ࡢȥ������������á�
(1)������ֳ���ܲ���
��Ҳ���ÿ��30g��Ұ�ջ�30g������20g���ư�20g��
�ߴ���20g����15 g�����Ҷ15g��ˮ����ϴ������
(2)�ܾ������ף�Ӧ�õ�����ˮ���ۿƻ���Һ��ϴ���ۣ���������ÿ2Сʱ1�Ρ���ϴ����0.5%��ù�ص���Һ��1%
����������Һ���ۡ�
(3)�ܾ������ף����ö䱴��Һ������
�ܾ�øƬ�ں���
5.�����Ʒ�
(1)�ܾ�����ǻ�ף��ܾ�����ǻ���߷������ѹ��ѳ�ŧ�ף���48��72h����������Ч�������ߣ�Ӧ�����г�������֯����ϴ��ǻ�����������������������������ܡ�
(2)�����ܲ��������ܲ��������Ե������խ�ߣ���������������������״�г�����
6.��ҽ�Ʒ� ��ҽ��ҩ����Ϊ�ܲ����Ƶĸ�����ʩ�������ɽ��䵱����Ҫ�����ֶΣ����ӿ������ƣ�����ֻ�������飬��ɱ���Ǩ�Ӳ�����
(1)�����ܲ�������������ʪ�ⶾ���鷽���¡�
��������30g��������30g�������30g����é��30g����ʯ20g���ʲ���10g��
����10g���ư�10g������10g������20g������20g��ÿ��1��ˮ�����
��Ҳ���ú���ɳɢ������ɢ��¹��˪��ȡ�
(2)�����ܲ�����������ʪ��������а���鷽���¡�
�����20g��ɽ����15g����ɽҩ30g���ɽ�12g����ǰ��12g����к15g������12������12g������12g��ɣ���9g��ÿ��1��ˮ�����
7.���������ƺ�۲�
(1)�������������ƽ�����3���ڣ����ԽӴ�������£��������б�������Ϊ������
���ٴ�֢״������ȫ����ʧ��
����Һ��������
������Ӧ���ٴ�֢״��ʧ��2�ܣ���ǰ���ٰ�Ħ����ȫ���ֶ������ȡ�ģ�Ů��Ӧ���ٴ�֢״��ʧ��1�ܴӹ����ڻ������ȡ�ģ��ֱ���ǰ���ٰ�ĦҺ��������������ͿƬ��������ÿ5��7��1�Σ�����2����������������ԡ�
ֵ��ע����ǣ�PCR��ͨ�������������������ϵ�CppB������ڶ�ȷ����������ģ����ֻ��������������һ��ʱ�����д�������ɱ���ĺ�CppB�������ԡ���ֳ���ľ��弰����Ƭ������ͿƬ������δ������������PCR������CppB�����Կɵõ����Խ������ˣ�PCR�����������Ϊ�ܲ�������ָ�ꡣ
(2)�ƺ�۲죺
�ٶ���ù�������ƵIJ��������ƽ�����3��7���Գ������ܲ������ߣ�Ҫ���ǿ���ΪPPNG�����Ⱦ��Ӧѡ�������ҩ�����ҩ��������ơ�
�ھ��������ƺ������ܲ������ߣ�����ϵ�Դ��ù�ػ�ͷ������(ͷ�����)��ҩ��Ӧ��ҩ���������飬��������ҩ�
�۾������ƺ��ܲ��ָ�������Ϊ�ٸ�Ⱦ���ظ���Ⱦ����һ��������ʧ�ܡ�Ӧ�Ի��߽����������������������½��м�飬��ϣ���Ҫʱ�������ơ�
�����µĴ���������1�����ں��ܲ������й��ԽӴ��ߣ���Ӧ����Ԥ�������ơ������ܲ�֤���ߣ���Ӧ���ܲ������Ʒ����������ơ�



 ���в�ѧ
���в�ѧ
 ����
����
 ��������
��������
 �ٴ�����
�ٴ�����

 ����֢
����֢
 ʵ���Ҽ��
ʵ���Ҽ��
 �����������
�����������
 ���
���
 �������
�������
 ����
����
 Ԥ��
Ԥ��
 Ԥ��
Ԥ��